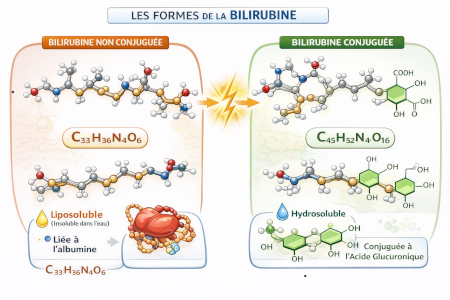
 La bilirubine est un pigment biliaire issu du catabolisme de l’hème, principalement provenant de la dégradation des globules rouges sénescents.
La bilirubine est un pigment biliaire issu du catabolisme de l’hème, principalement provenant de la dégradation des globules rouges sénescents.
Son métabolisme implique plusieurs étapes successives incluant la production périphérique, la captation hépatique, la conjugaison et l’excrétion biliaire.
L’analyse quantitative et qualitative de la bilirubine sanguine constitue un élément fondamental dans l’exploration des ictères et des pathologies hépatobiliaires.
1. Valeurs normales de la bilirubine
La bilirubine non conjuguée représente physiologiquement la fraction majoritaire de la bilirubine totale. Elle est liposoluble et circule liée à l’albumine. À l’inverse, la bilirubine conjuguée, hydrosoluble, est normalement présente en très faible quantité dans le sang.
| Paramètre | Adulte | Nouveau-né (ictère physiologique) | Nourrisson / Enfant (> 1 mois) |
| Bilirubine totale | 3–17 µmol/L | Jusqu’à 205 µmol/L (pic J3–J5) | 3–17 µmol/L |
| Bilirubine non conjuguée | ≤ 12 µmol/L | Majoritaire | ≤ 12 µmol/L |
| Bilirubine conjuguée | ≤ 3–5 µmol/L | < 20 µmol/L ou < 10 % du total | ≤ 3–5 µmol/L |
| Caractère physiologique | Toujours pathologique si élevée | Fréquent et souvent physiologique | Toujours pathologique |
| Ictère visible | > 35–40 µmol/L | Fréquent dès J2 | > 35–40 µmol/L |
| Risque spécifique | Cholestase, hépatopathie | Kernictère si sévère | Cholestase, hépatite |
| Étiologies dominantes | Hépatite, cholestase, hémolyse | Immaturité hépatique | Hépatite, Gilbert, cholestase |
| Urgence diagnostique | Ictère obstructif | Bilirubine conjuguée ↑ | Bilirubine conjuguée ↑ |
- Nouveau-né : bilirubine élevée souvent physiologique mais jamais conjuguée
- Adulte et enfant > 1 mois : toute hyperbilirubinémie est anormale
- Bilirubine conjuguée ↑ = pathologique à tout âge
2. Physiopathologique
Toute élévation de la bilirubine conjuguée au-delà des valeurs normales est considérée comme pathologique, traduisant un défaut d’excrétion hépatobiliaire ou une cholestase. L’augmentation isolée de la bilirubine non conjuguée peut résulter d’une surproduction (hémolyse) ou d’un trouble bénin de la conjugaison hépatique, comme le syndrome de Gilbert.
L’ictère devient cliniquement perceptible lorsque la bilirubinémie totale dépasse généralement 35 à 40 µmol/L, avec une coloration prédominante des sclères.
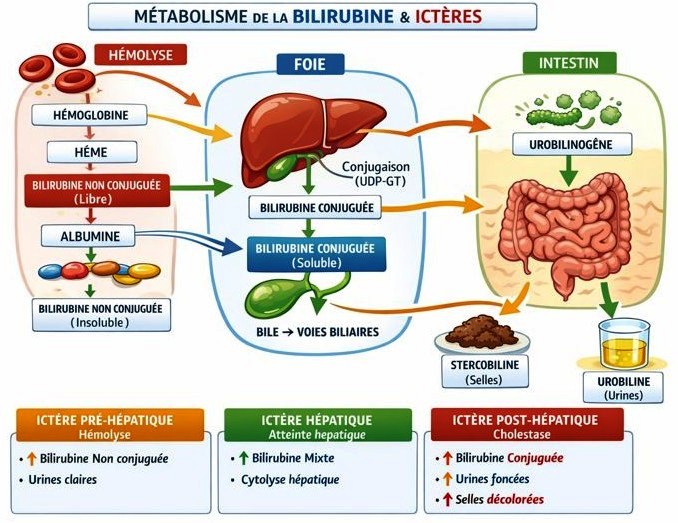
3. Intérêt diagnostique
L’interprétation conjointe des fractions de bilirubine permet une orientation étiologique rapide :
- Hyperbilirubinémie non conjuguée isolée : évoque une hémolyse ou un trouble de la conjugaison
- Hyperbilirubinémie conjuguée prédominante : oriente vers une cholestase intra- ou extra-hépatique
- Hyperbilirubinémie mixte : suggère une atteinte hépatocellulaire (hépatite aiguë, cirrhose)
Tableau comparatif des ictères
| Critère | Ictère pré-hépatique (hémolytique) | Ictère hépatique | Ictère post-hépatique (obstructif) |
| Mécanisme | Production excessive de bilirubine | Atteinte de l’hépatocyte | Obstacle à l’évacuation de la bile |
| Type de bilirubine | ↑ Non conjuguée | ↑ Mixte | ↑ Conjuguée |
| Urines | Normales | Foncées | Très foncées |
| Selles | Normales | Normales ou claires | Décolorées |
| Prurit | Absent | Possible | Intense |
| ASAT / ALAT | Normales | ↑↑ | Normales ou ↑ |
| PAL / GGT | Normales | ↑ | ↑↑↑ |
| Bilirubinurie | Absente | Présente | Présente |
| Douleur | Non | Possible | Fréquente (colique) |
| Causes typiques | Anémie hémolytique, paludisme | Hépatites, cirrhose, toxiques | Lithiase, cancer pancréas |
| Imagerie | Normale | Foie pathologique | Dilatation voies biliaires |
Ainsi, le fractionnement de la bilirubine constitue une étape clé du bilan biologique devant tout ictère.
Astuce-mémo rapide
- Non conjuguée = problème avant le foie
- Mixte = foie malade
- Conjuguée + prurit + selles blanches = obstruction
©2026 - efurgences.net


